ΠΡΟΛΗΨΗ ΚΑΙ ΔΙΑΓΝΩΣΗ
Τις τελευταίες δεκαετίες μια ευρεία φιλοσοφία της αξίας της πρόληψης έχει αναπτυχθεί και διαδοθεί στο δυτικό κόσμο η οποία έχει κυριολεκτικά σώσει ζωές. Το ίδιο ισχύει και για τον καρκίνο του μαστού. Έχουμε πια στα χέρια μας πολλά εργαλεία για τη διάγνωση της νόσου σε πρώιμο στάδιο άρα στην έγκαιρη θεραπεία και κατά συνέπεια στη ριζικότερη αντιμετώπιση και την αύξηση του προσδόκιμου επιβίωσης, ακόμα και στη πλήρη ίαση.
1. Αυτοεξεταση μαστων
Ο μαστός είναι ένα εξωτερικό όργανο κι αυτό προσφέρει ένα επιπλέον όπλο στην διαδικασία πρόληψης των παθήσεών του και κυρίως της κακοήθειας. Την αυτοεξέταση. Κάθε γυναίκα γνωρίζει το μαστό της καλύτερα από τον καθένα. Την μορφή του, τη σύστασή του, την αίσθησή του, τις ιδιαιτερότητές του. Αν μια γυναίκα ψηλαφεί μια φορά το μήνα τους μαστούς της, θα τους γνωρίζει τόσο καλά που η παραμικρή αλλαγή θα γίνει αντιληπτή αμέσως μόλις εμφανιστεί.
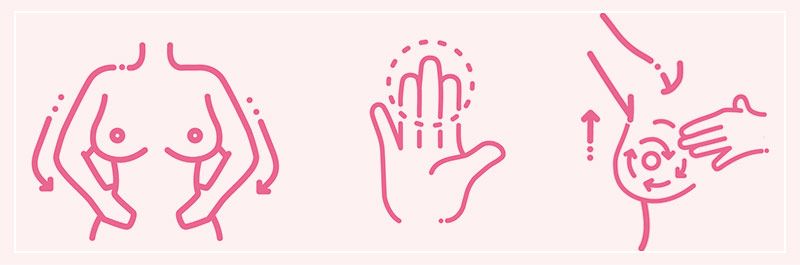
Πώς γίνεται η αυτοεξέταση μαστών
Η διαδικασία της αυτοεξέτασης των μαστών είναι απλή και διαρκεί ελάχιστα λεπτά.
- Με τα χέρια στη μέση, παρατηρούμε στον καθρέπτη τυχόν αλλαγές και ανομοιομορφίες στους δύο μαστούς, όπως αλλαγή στο σχήμα, εισολκή της θηλής, έλξη του δέρματος προς μια κατεύθυνση, ερυθρότητα του δέρματος.
- Παραμένοντας μπροστά στον καθρέφτη, με σηκωμένο το ένα χέρι πάνω από το κεφάλι, γίνονται κυκλικές κινήσεις με τα τρία δάχτυλα του άλλου χεριού σε όλο τον μαστό, ξεκινώντας από τη θηλή και σταδιακά προς την περιφέρεια, για την ψηλάφηση τυχόν ανωμαλιών.
- Τέλος, σε ύπτια θέση (ξαπλωμένη ανάσκελα), επίσης με το ένα χέρι σηκωμένο πάνω από το κεφάλι, γίνεται ψηλάφηση με κατεύθυνση από πάνω προς τα κάτω και αντίστροφα για την ανακάλυψη κάποιας σκληρίας ή άλλης αλλαγής στο μαστό.
2. Ετησιος προληπτικος ελεγχος μαστων
Κάθε γυναίκα μετά την ηλικία των 40 ετών πρέπει να κάνει κάθε 1-1,5 χρόνο τον προληπτικό μαστολογικό της έλεγχο. Μετά την ηλικία των 50 ετών ο έλεγχος γίνεται κάθε χρόνο.
Ο ετήσιος προληπτικός μαστολογικός έλεγχος περιλαμβάνει:
- μαστογραφία,
- υπερηχογράφημα μαστών
- κλινική εξέταση από ειδικό γιατρό.
Παλαιότερα η μαστογραφία θεωρούταν αρκετή ως προληπτική εξέταση. Τα τελευταία χρόνια όμως, διαπιστώθηκε, ειδικά στις νεότερες γυναίκες με πυκνούς μαστούς, ότι ένα ποσοστό 15-20% παθολογικών καταστάσεων χανόταν στη διάγνωση με τη μαστογραφία και γι’ αυτό προστέθηκε και το υπερηχογράφημα μαστών ως αναγκαία εξέταση για την πληρέστερη εικόνα της κατάστασης του μαστού μιας γυναίκας.
Από την ηλικία των 35-40 ετών συνιστάται να γίνεται μια μαστογραφία αναφοράς σε όλες τις γυναίκες χωρίς κληρονομικό ιστορικό.
Γυναίκες που έχουν κληρονομική επιβάρυνση για καρκίνο του μαστού πρέπει να ελέγχονται και σε μικρότερες ηλικίες, 20-35 ετών, με υπερηχογράφημα μαστών κάθε τρία χρόνια και κλινική εξέταση.
Η κλινική εξέταση είναι απαραίτητη σε όλες τις περιπτώσεις και πρέπει να γίνεται από ειδικό γιατρό, ο οποίος θα αξιολογήσει τα διαγνωστικά στοιχεία όλων των εξετάσεων (κλινικών και απεικονιστικών) και θα δώσει τις κατευθυντήριες γραμμές για περαιτέρω ενέργειες πρόληψης, παρακολούθησης ή διάγνωσης.
3. Διαγνωστικες εξετασεις μαστων
Ψηφιακή Μαστογραφία
Πρόκειται για απεικόνιση των μαστών με χρήση ακτίνων Χ. Η δόση ακτινοβολίας είναι πολύ μικρή και δεν δημιουργεί προβλήματα. Γίνονται δύο λήψεις σε κάθε μαστό, μια κεφαλο-ουραία (από πάνω προς τα κάτω) και μία μεσο-πλάγια (δεξιά-αριστερά). Απαιτείται πίεση στους μαστούς κατά τη διάρκεια της εξέτασης κι αυτό σε κάποιες γυναίκες προκαλεί δυσφορία. Καλό είναι να ενημερώνουν τον τεχνολόγο στην περίπτωση αυτή για να ασκηθεί μικρότερη πίεση.
Η διαγνωστική αξία της ψηφιακής μαστογραφίας είναι μεγάλη. Πολλά παθολογικά προβλήματα του μαστού ανακαλύπτονται εγκαίρως πριν ακόμα γίνουν κλινικά αντιληπτά (μικροαποτιτανώσεις, μη ψηλαφητά ογκίδια, διαταραχή της αρχιτεκτονικής του μαστού). Γι’ αυτό και η σύγκριση με προηγούμενες μαστογραφίες αν υπάρχουν (πρέπει να προσκομίζονται από την ασθενή) είναι καίριας σημασίας για την διάγνωση.
Υπερηχογράφημα μαστών
Το υπερηχογράφημα μαστών αποτελεί πια εξέταση πρώτης γραμμής για την έγκαιρη διάγνωση παθολογικών στοιχείων του μαστού. Μαζί με την μαστογραφία αυξάνουν τα ποσοστά ευαισθησίας και ακρίβειας στη διάγνωση σε πολύ υψηλά επίπεδα.
Είναι μια ανώδυνη εξέταση χωρίς επιβάρυνση από ιοντίζουσα ακτινοβολία γι’ αυτό και προτείνεται ανεπιφύλακτα για τον προληπτικό έλεγχο σε νεαρές ηλικίες όταν υπάρχουν ευρήματα ή κληρονομική προδιάθεση.
Το υπερηχογράφημα δίνει πληροφορίες για τη σύσταση ακόμη και μικρών βλαβών, όπως αν είναι κυστικές ή συμπαγείς, αν τα όρια είναι ομαλά ή με ανώμαλες προσεκβολές, αν δηλαδή η εικόνα τους είναι καλοήθης ή ύποπτη για κακοήθεια. Με την δυνατότητα δε, διενέργειας ελαστογραφίας αναδεικνύεται και ο βαθμός σκληρότητας ενός ογκιδίου.
Επίσης με τη βοήθεια του υπερηχοτομογράφου μπορεί να γίνει έλεγχος και των μασχαλιαίων κοιλοτήτων αλλά και κατευθυνόμενη παρακέντηση ενός μη ψηλαφητού ογκιδίου για λήψη υλικού για κυτταρολογική εξέταση ή βιοψία.
Η διαγνωστική αξία του υπερηχογραφήματος στις παθήσεις του μαστού είναι πολύ σημαντική, σε καμία περίπτωση όμως δεν υποκαθιστά την αξία της μαστογραφίας.
Μαγνητική τομογραφία μαστών
Τα τελευταία χρόνια, όλο και πιο συχνά επιλέγεται η μαγνητική τομογραφία μαστών στη διάγνωση αλλά και στην πρόληψη του καρκίνου του μαστού. Πρόκειται για μια εξέταση με πολλά οφέλη αλλά και κάποιες ιδιαιτερότητες.
Το μεγάλο πλεονέκτημα της μαγνητικής τομογραφίας είναι η υψηλή ευαισθησία στη διάγνωση του καρκίνου του μαστού που κυμαίνεται από 89-100%. Η ευαισθησία δε, αυτή, δεν επηρεάζεται από την πυκνότητα των μαστών, από μετεγχειρητικές ουλές, ακτινοβολία ή την ύπαρξη ενθεμάτων στο μαστό.
Όταν ο έλεγχος με μαστογραφία και υπερηχογράφημα αφήνει ερωτηματικά στη διάγνωση, τότε η μαγνητική μαστογραφία κρίνεται απαραίτητη για διευκρίνηση της κατάστασης. Κάποιες γυναίκες επίσης που δεν ανέχονται την μαστογραφία λόγω ισχυρού άλγους, επιλέγουν την μαγνητική μαστογραφία για τον ετήσιο προληπτικό τους έλεγχο.
Οι ιδιαιτερότητες της εξέτασης είναι ότι πρέπει να γίνεται μεταξύ 7ης και 14ης ημέρας του κύκλου (σε γυναίκες αναπαραγωγικής ηλικίας), οι ασθενείς να μην έχουν μεταλλικά αντικείμενα στο σώμα τους (βηματοδότη, οστεοσυνθέσεις) και να μην είναι κλειστοφοβικές.
Παρακέντηση με βελόνη για κυτταρολογική εξέταση (FNA)
Πρόκειται για παρακέντηση μιας βλάβης με λεπτή βελόνη όπου λαμβάνεται υλικό για κυτταρολογική εξέταση με πολύ λεπτή βελόνη και με τοπική αναισθησία ώστε να είναι ανώδυνη. Κυρίως επιλέγεται όταν η βλάβη φαίνεται να περιέχει υγρό υλικό εντός αυτής. Αν δεν είναι ψηλαφητή η μάζα, η παρακέντηση μπορεί να γίνει κατευθυνόμενη από υπερηχοτομογράφο.
Η κυτταρολογική εξέταση του υλικού θα μας δώσει πληροφορίες για την ύπαρξη κακοήθων κυττάρων εντός της μάζας.
Παρακέντηση με κόπτουσα βελόνη για ιστολογική εξέταση (Core needle biopsy)
Πολύ σημαντική εξέταση στη διάγνωση κάποιου συμπαγούς ογκιδίου του μαστού. Με τη βοήθεια ενός ειδικού μηχανήματος γίνεται παρακέντηση του όγκου και λήψη τμήματος υλικού από το κέντρο του κατά προτίμηση (τον πυρήνα του), το οποίο αποστέλλεται για ιστολογική εξέταση (βιοψία).
Αν ο όγκος είναι ψηλαφητός, η εξέταση γίνεται με την αφή και την ψηλάφηση. Αν δεν είναι ψηλαφητός, η βελόνη κατευθύνεται στη βλάβη είτε με τη βοήθεια μαστογράφου, είτε με υπερηχοτομογράφο είτε με μαγνητικό τομογράφο.
Η εξέταση αυτή διευκρινίζει σε ύψιστο βαθμό την ύπαρξη κακοήθειας ή όχι, και βοηθά στην λήψη σωστών αποφάσεων για τον τρόπο αντιμετώπισής της (θεραπευτική προσέγγιση, είδος χειρουργικής επέμβασης κλπ.)
4. Προδιαθεσικοι παραγοντες για τον καρκινο του μαστου
Πολλοί παράγοντες κινδύνου έχουν μελετηθεί μέσα στα χρόνια για την ανάπτυξη καρκίνου του μαστού σε μια γυναίκα. Κάποιοι έχουν επιβεβαιωμένη σχέση με αυξημένο κίνδυνο (μεταλλάξεις σε γονίδια) και κάποιοι άλλοι παρουσιάζουν ασθενέστερη σχέση. Σε κάποιους πάλι παράγοντες μπορούμε να επέμβουμε και να τους αλλάξουμε (παχυσαρκία, κατάχρηση αλκοόλ, κάπνισμα, μακροχρόνια λήψη αντισυλληπτικών) και για άλλους δεν μπορούμε να κάνουμε απολύτως τίποτε (φύλο, φυλή, κληρονομικότητα). Ποια γυναίκα όμως θα αναπτύξει τελικά καρκίνο του μαστού, κανείς δεν μπορεί να το πει με σιγουριά.
Φύλο
Οι γυναίκες κινδυνεύουν σαφώς περισσότερο από τους άνδρες για την ανάπτυξη καρκίνου του μαστού.
Φυλή
Υπάρχουν κάποιες φυλές που παρουσιάζουν μεγαλύτερη επίπτωση στον καρκίνο του μαστού, όπως η μαύρη φυλή σε σχέση με τη λευκή, ενώ μικρότερη επίπτωση από την λευκή φυλή εμφανίζει η κίτρινη φυλή.
Ηλικία
Ο καρκίνος του μαστού, παρότι εμφανίζεται και σε νεότερες ηλικίες, είναι πιο πιθανό να εμφανιστεί μετά τα 50 έτη. Τότε ο κίνδυνος αυξάνεται κατά πολύ, γι’ αυτό και ο προληπτικός έλεγχος πρέπει να είναι απαρέγκλιτα ετήσιος και πλήρης.
Διαιτητικές συνήθειες
Η παχυσαρκία ευνοεί την εμφάνιση κακοήθειας. Η σωστή διατροφή, πλούσια σε φυτικές ίνες και βιταμίνες (σαλάτες, φρούτα), σε ω3 λιπαρά (ψάρια), σε αντιοξειδωτικά, σε συνδυασμό με την άσκηση, μειώνει το βάρος και χαρίζει υγεία. Το αλκοόλ πρέπει να καταναλώνεται με μέτρο.
Εκτεταμένη ‘γόνιμη’ περίοδος
Πρώιμη εμμηναρχή και καθυστερημένη εμμηνόπαυση υποβάλλουν τον μαστό σε μεγάλης διάρκειας ορμονική επίδραση, γεγονός που αυξάνει την πιθανότητα εμφάνισης καρκίνου.
Εγκυμοσύνη, Θηλασμός
Η εγκυμοσύνη και ο θηλασμός λειτουργούν προστατευτικά απέναντι στον καρκίνο του μαστού. Κι εδώ υπάρχουν κατηγορίες και προϋποθέσεις. Γυναίκες που έχουν πρώτη εγκυμοσύνη μετά τα 35 έτη, προστατεύονται λιγότερο από εκείνες που κάνουν παιδιά σε νεότερες ηλικίες. Λιγότερο προστατευμένες είναι και για τις γυναίκες που αποφεύγουν τον θηλασμό. Η πρώιμη διακοπή της κύησης επίσης δρα επιβαρυντικά.
Λήψη ορμονών
Η λήψη ορμονών έχει μια ασθενέστερη σχέση με την εμφάνιση καρκίνου μαστού, όχι όμως ανάξια λόγου. Εδώ περιλαμβάνονται η μακροχρόνια λήψη αντισυλληπτικών και η παρατεταμένη λήψη θεραπείας ορμονικής υποκατάστασης μετά την εμμηνόπαυση (>5 έτη).
Μεγάλος φόβος υπάρχει και για τις πολλαπλές προσπάθειες εξωσωματικής γονιμοποίησης. Μια τελευταία (2020) μελέτη όμως, του King’s College με αυτό ακριβώς το αντικείμενο έρευνας σε μεγάλο αριθμό γυναικών (1,8 εκατομμύρια γυναίκες) για μακρύ χρονικό διάστημα (27 χρόνια μετά τη θεραπεία γονιμότητας), δεν έδειξε αυξημένο κίνδυνο για καρκίνο του μαστού.
Κληρονομική προδιάθεση για τον καρκίνο του μαστού
Ο καρκίνος του μαστού έχει κληρονομική επιβάρυνση σε ένα ποσοστό 30%. Η ύπαρξη γυναικών με συγγένεια α’ βαθμού που εμφάνισαν καρκίνο του μαστού αυξάνει την επίπτωση στις επόμενες γενιές. Η επιβάρυνση αυξάνεται αν είναι πάνω από 2 γυναίκες στην ίδια ευρεία οικογένεια (μαμά, θείες, γιαγιάδες) που εμφάνισαν τη νόσο ή αν η ηλικία εμφάνισης ήταν μικρή (<45 ετών).
Γονιδιακές μεταλλάξεις
Από το 30% των περιπτώσεων καρκίνου του μαστού με κληρονομική επιβάρυνση, το 1/3 παρουσιάζει μεταλλάξεις στα γονίδια BRCA1 και BRCA2 καθώς και σε άλλα γονίδια υψηλού κινδύνου, όπως το TP53.
Αν ο καρκίνος του μαστού εμφανίζεται σε 2 ή περισσότερους στενούς συγγενείς σε δύο συνεχόμενες γενεές και μάλιστα σε μικρή ηλικία (<45 ετών), τότε μια γυναίκα μπορεί να ζητήσει να εξεταστεί για την πιθανότητα να είναι φορέας της μετάλλαξης του γονιδίου.
Επί θετικής απαντήσεως, οι επιλογές της είναι τρεις: στενή παρακολούθηση με συχνό προληπτικό έλεγχο (μαστογραφία και υπερηχογράφημα και κλινική εξέταση), λήψη ταμοξιφαίνης ή υποδόρια μαστεκτομή άμφω (και στους δύο μαστούς) με άμεση ανακατασκευή των μαστών.
Υπάρχουν πλεονεκτήματα και μειονεκτήματα σε όλες τις επιλογές γι’ αυτό και ο γιατρός πρέπει να ενημερώνει πλήρως την ασθενή ώστε να λάβει την σωστότερη απόφαση για εκείνη.